L’Actu vue par Remaides : « VIH et allaitement : vers un choix libre et informé »
- Actualité
- 18.11.2025

Table ronde « Recommandations et enjeux de recherche persistants », le 14 octobre 2025 à Paris. De gauche à droite : Christophe Rouquette (coordinateur du TRT-5 CHV),
Solenn Bazin (chargée de plaidoyer - Prévention et thérapeutique à AIDES),
le Pr Laurent Mandelbrot (hôpital Louis Mourier/AP-HP, Colombes, Hauts-de-Seine),
la Dre Ndeye Rama Diagne (CHU de Dakar, Sénégal)
et le Dr Christian Kahlert (hôpital de Saint-Gall, Suisse).
Crédit : Fred Lebreton.
Par Fred Lebreton
VIH et allaitement : vers un choix libre et informé
À l’occasion du colloque « VIH et allaitement : un choix éclairé », organisé par le collectif TRT-5 CHV le 14 octobre dernier à Paris, chercheurs-ses, cliniciens-es et personnes concernées ont débattu d’un sujet parfois tabou : l’allaitement par les femmes vivant avec le VIH. Entre prudence médicale en France, enjeux culturels au Sénégal et approche plus autonome en Suisse, les discussions ont mis en lumière un même objectif : garantir à chaque mère un choix libre, informé et sans jugement.
En France, un espoir prudent et une stratégie de « double protection »
Mardi 14 octobre 2025, Césure, un espace culturel pluridisciplinaire dans le 5ᵉ arrondissement de Paris. Après les habituels mots d’introduction de Céline Offerlé, la directrice du TRT-5 CHV et du Pr Yazdan Yazdanpanah, le directeur de l’Agence nationale de recherches sur le sida et les hépatites virales et les maladies infectieuses émergentes (ANRS | MIE), la première table ronde intitulée « Recommandations et enjeux de recherche persistants » commence.
Le professeur Laurent Mandelbrot, de l’hôpital Louis Mourier (AP-HP, Colombes, dans les Hauts-de-Seine), rappelle d’emblée que la science n’a pas encore tranché sur la question : peut-on affirmer qu’« Indétectable = Intransmissible » pour l’allaitement ? « Si l’on dit, à la fois, “pas de risque” et en même temps “0,1 %”, cela signifie qu’il existe un risque résiduel », affirme-t-il. Dans la cohorte nationale Mère-Enfant, aucune transmission n’est observée lorsque la charge virale de la mère reste indétectable tout au long du suivi. L’enjeu consiste donc à maintenir les mères séropositives en charge virale indétectable en permanence, y compris en dehors des périodes de grossesse et d’allaitement.
Les nouvelles recommandations françaises s’appuient sur ce constat tout en optant pour la prudence. L’allaitement maternel n’est désormais autorisé que « dans des conditions optimales » : une mère sous traitement, avec une charge virale indétectable et un suivi régulier, et un nourrisson bénéficiant d’une prophylaxie post-exposition pendant toute la durée de l’allaitement. Cette stratégie dite de « double protection » vise à pallier les imprévus, tels qu’un rebond viral. « Cela rassure les équipes et les mères », insiste le Pr Mandelbrot, tout en soulignant que les recherches se poursuivent sur le passage des antirétroviraux dans le lait maternel et sur de nouveaux anticorps neutralisants destinés à protéger les bébés. En somme, la France avance, mais en serrant encore le frein de précaution.
Au Sénégal, l’allaitement comme enjeu culturel et social
À Dakar (Sénégal), la perspective est tout autre. « Ne pas allaiter, pour une femme africaine, c’est un vrai drame social », rappelle la Dre Ndeye Rama Diagne, du CHU de Dakar. Là où 98 % des enfants sont allaités dès la naissance et plus de 90 % encore à douze mois, le renoncement au lait maternel demeure quasi impensable. Les recommandations sénégalaises encouragent donc un allaitement protégé, associant trithérapie maternelle et prophylaxie néonatale pendant six semaines. Les études hospitalières menées à Dakar estiment le risque de transmission du VIH de la mère à l’enfant lors de l’allaitement entre 0 et 2,4 %, un chiffre faible, mais non nul.
Les défis, eux, se situent ailleurs : difficultés de suivi biologique, ruptures d’approvisionnement, migrations saisonnières, et surtout, pression familiale. « Entre ce que les femmes déclarent et ce qu’elles font, il y a souvent un décalage », observe la Dre Diagne. Certaines mères poursuivent l’allaitement bien au-delà des douze mois recommandés, souvent sous contrainte sociale. L’alimentation mixte (lorsque le lait artificiel s’ajoute au lait maternel) reste fréquente et risquée. « Le sevrage à douze mois est extrêmement difficile : mari, belle-mère, entourage… tout le monde a son mot à dire », déplore la clinicienne. Malgré ces obstacles, les nouvelles générations de traitements facilitent une meilleure observance et réduisent le risque de transmission. Pour la professeure, la priorité n’est pas de « légaliser » des pratiques, mais de les accompagner, en renforçant le suivi virologique et l’écoute des mères : « Si la femme reste en charge virale indétectable, pourquoi ne pourrait-elle pas allaiter jusqu’à deux ans, comme le recommande l’OMS ? ».
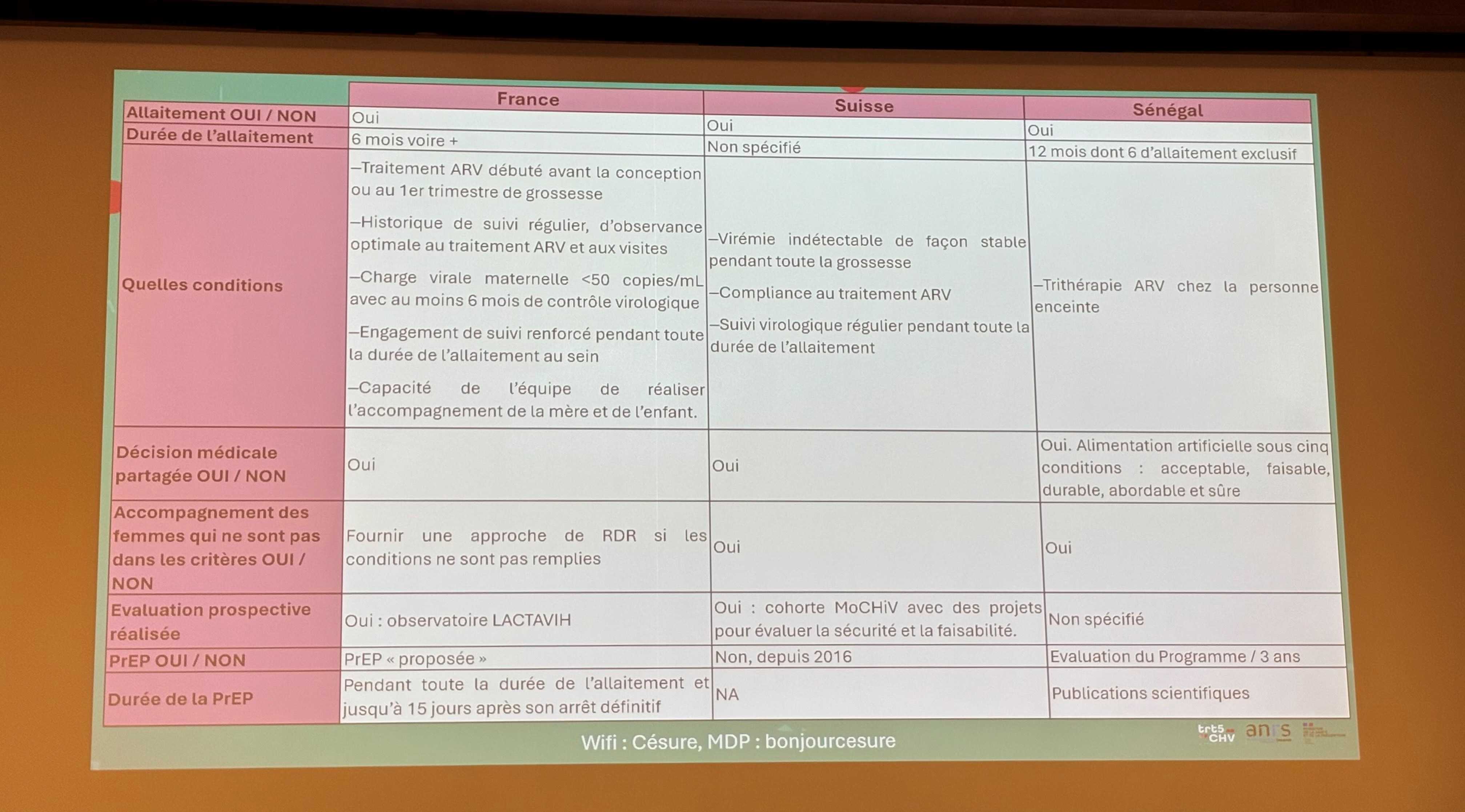
Une diapositive présentée lors de la table ronde « Recommandations et enjeux de recherche persistants » le 14 octobre à Paris. Crédit : Fred Lebreton.
En Suisse, la décision partagée comme boussole
Le Dr Christian Kahlert, de l’hôpital de Saint-Gall (Suisse), décrit une approche plus souple fondée sur la confiance et l’autonomie des femmes. « Nous n’imposons pas l’allaitement exclusif », explique-t-il. L´allaitement maternel exclusif (dit AME) au sein est défini par l´Organisation mondiale de la santé comme « la pratique de ne donner au nourrisson que du lait maternel au cours des six premiers mois ; aucun autre liquide ou solide à l´exception de gouttes ou de sirops contenant des vitamines, des sels minéraux ou des médicaments ne peut être administré » En Suisse, les recommandations générales prévoient déjà un allaitement exclusif de quatre mois pour toutes les mères ; il semble donc logique d’adapter ce cadre aux femmes vivant avec le VIH. Environ 70 % d’entre elles choisissent aujourd’hui d’allaiter, soutenues par un suivi clinique rigoureux : 97 % des femmes enceintes vivant avec le VIH maintiennent une charge virale indétectable depuis plusieurs années.
Les études suisses montrent que les concentrations d’antirétroviraux dans le lait maternel restent très faibles (autour de 10 % du taux sanguin) et qu’aucune transmission n’est observée. « Atteindre un risque nul est sans doute impossible, mais un risque inférieur à 1 % est déjà une réussite scientifique majeure », résume le Dr Kahlert. Reste à mieux comprendre les facteurs sociaux qui influencent les choix maternels : attachement, représentations culturelles, rapport au corps. Les équipes suisses développent désormais des études qualitatives pour mesurer ces dimensions invisibles.
Ainsi, malgré des contextes contrastés, les trois experts-es de cette table ronde se rejoignent sur un point : la clé n’est plus tant de dire « oui » ou « non » à l’allaitement, mais de créer les conditions pour que les personnes concernées soient informées, protégées et accompagnées. Le « risque zéro » reste hors de portée, mais un risque maîtrisé, inférieur à 1 %, ouvre désormais une voie possible vers un choix d’allaitement plus libre pour les femmes vivant avec le VIH.
« Ce jugement rend les choses encore plus lourdes à vivre »
La seconde table ronde de ce colloque a donné la parole aux personnes concernées : les mères vivant avec le VIH qui ont fait le choix d’allaiter leur enfant.
Mélissande, 40 ans, est venue témoigner, son bébé de cinq mois dans les bras. Diagnostiquée séropositive en 2013, à la suite d’une interruption volontaire de grossesse, elle décrit un parcours de maternité « à la fois merveilleux et épuisant ». « En 2013, je n’aurais jamais imaginé qu’un jour, douze ans plus tard, je pourrais avoir un enfant et l’allaiter », confie-t-elle. Sa décision d’allaiter, prise à la naissance de son fils en avril 2025, a été mûrement réfléchie, mais très peu accompagnée. « Sur le plan médical, rien à redire, mais psychologiquement, cela a été très dur. Mes trois médecins faisaient bien leur travail, mais sans jamais se coordonner. C’est moi qui faisais le lien entre elles. » Cette absence de relais a laissé place à un sentiment d’isolement profond, renforcé par certaines réactions de soignants-es. « Certaines infirmières m’ont fait comprendre que j’avais fait le mauvais choix, parce qu’elles trouvaient dur de venir tous les deux mois pour faire piquer le bébé. Ce jugement rend les choses encore plus lourdes à vivre. »
Mélissande raconte aussi les angoisses propres à cette maternité : la peur, omniprésente, de la transmission. « Parfois, je me dis : “Imagine si, en nourrissant mon enfant, je le contaminais ?” On n’a personne à qui parler de ça. Jusqu’à aujourd’hui, je n’avais jamais rencontré une autre femme séropositive qui allaite. On est seules face à ces questions. » Si la grossesse s’est bien déroulée, l’après-accouchement a été marqué par la rigidité du protocole et le stress du personnel. « Si je ne disais pas à 14 h pile que c’était l’heure de la Prep pour le bébé, elles entraient dans ma chambre pour me rappeler à l’ordre. » Malgré tout, Mélissande affirme avoir voulu rester actrice de son parcours : « J’ai 40 ans, je suis stable, autonome, entourée. C’est ce qui m’a permis d’allaiter sereinement. Les conditions sociales comptent énormément. » Aujourd’hui, elle plaide pour la création d’ateliers d’allaitement dédiés aux femmes séropositives dès le premier trimestre, « pour qu’on leur explique comment cela va se passer, et qu’on les accompagne aussi psychologiquement ».
« Je ne voulais plus qu’on décide à ma place »
Diagnostiquée séropositive en 2016, au tout début de sa première grossesse, Véronique, 37 ans, a découvert sa séropositivité à un stade avancé, avec seulement 54 CD4. « Ça a été un choc énorme », confie-t-elle. Dans sa région de Haute-Loire, où « le désert médical est bien réel », elle a longtemps suivi les recommandations sans discuter : « Je n’ai pas allaité mes deux premiers enfants, ce n’était pas le combat du moment. Ma virologue me l’a déconseillé, je ne me suis pas posé de questions. » Ce n’est qu’à la naissance de son troisième enfant, en 2023, que Véronique choisit d’allaiter, pour vingt mois. « Pour moi, cette expérience a été entièrement positive ». Son hôpital, qui n’avait jamais connu de cas d’allaitement en contexte de VIH, a finalement montré une vraie bienveillance. « J’ai été très bien accompagnée par ma sage-femme et ma gynécologue. Elles ont été formidables. J’en garde un souvenir doux et apaisé. »
Mais le chemin n’a pas été exempt d’obstacles. « Le chef du service de pédiatrie m’a convoquée pendant une heure pour m’expliquer que c’était le premier cas ici, qu’il allait “mettre en place un protocole” et consulter le référent régional. Il parlait de mon allaitement comme d’une curiosité scientifique », se souvient Véronique. L’homme est ensuite allé plus loin, qualifiant sa décision de « maltraitance infantile ». « J’ai eu envie d’arrêter immédiatement », avoue-t-elle, encore bouleversée. Ce sont d’autres soignantes, plus empathiques, qui l’ont aidée à tenir bon. « Une pédiatre m’a dit tout bas qu’on ne faisait pas autant d’histoires avec les hépatites. Elle m’a encouragée à continuer. » La jeune femme a aussi dû affronter des absurdités médicales : « À un jour de vie, mon bébé a eu neuf tubes de sang prélevés. Ils suivaient un protocole venu d’on ne sait où. »
Ces expériences, souvent absurdes ou violentes, l’ont poussée à témoigner et à s’engager. « Au début, j’étais passive. Je craignais de mourir. Mais cette troisième grossesse m’a permis d’être actrice de mes choix. Je ne voulais plus qu'on décide à ma place.» Depuis, Véronique s'exprime publiquement pour soutenir d'autres femmes : « On doit informer, rassurer, accompagner. Le principe de précaution ne doit pas se transformer en principe d’exclusion.»

Céline Offerlé, la directrice du TRT-5 CHV et le Pr Yazdan Yazdanpanah, directeur de l’Agence nationale de recherches sur le sida et les hépatites virales et les maladies infectieuses émergentes (ANRS | MIE), le 14 octobre 2025 à Paris. Crédit : Fred Lebreton.
« Je voulais allaiter ma fille, mais on m’en a empêchée »
Timide et très émue, Bibiche, prend la parole en public pour la première fois de sa vie. Diagnostiquée séropositive en 2023, en charge virale indétectable un an avant sa grossesse, elle a donné naissance à sa fille il y a tout juste un an. « Je voulais allaiter ma fille, mais on m’en a empêchée », raconte Bibiche les larmes aux yeux. À l’hôpital, le refus a été brutal : « On m’a dit qu’on pouvait m’arracher ma fille si je persistais. » Malgré une lettre de soutien d’un professeur en infectiologie, la maternité a maintenu son interdiction. « On m’a traitée de têtue. On m’a remis une lettre comme si je voulais contaminer mon enfant. » Soutenue par le Comité des familles, elle a finalement allaité trois mois avant de céder, épuisée moralement. « Je ne dormais plus, je pleurais tous les jours. J’ai préféré arrêter par peur qu’on me l’enlève. »
Pour Bibiche, cette expérience reste une blessure. « C’est ma première fille. Je voulais être une mère comme les autres. » Si sa grossesse s’est parfaitement déroulée, son sentiment d’injustice reste immense : « J’étais en charge virale indétectable depuis longtemps. Tout allait bien. Je ne comprends toujours pas pourquoi on m’a interdit d’allaiter. » Aujourd’hui, la jeune femme réclame des espaces d’écoute et de formation. « Il faut qu’on nous montre comment faire, comment tenir le bébé, quelles analyses sont nécessaires. Moi, je n’avais aucune information. Je les ai apprises la veille de mon accouchement. » Grâce au Comité des familles, Bibiche a peu à peu repris confiance : « Au début, c’était difficile, mais maintenant je suis heureuse. Surtout quand je regarde ma fille. Elle compte tellement pour moi. » Son témoignage résonne comme un appel à changer les mentalités : « On doit pouvoir parler, échanger, être accompagnées, pas jugées. »
Dans cette table ronde, les voix de Mélissande, Véronique et Bibiche ont rappelé que, derrière les chiffres et les protocoles, il y avait avant tout des mères en quête de dignité, de reconnaissance et de droit au choix.
Biblio : VIH et allaitement, les brochures du Comité des Familles

Comme le souligne, l’association le Comité des Familles, la publication en mai 2024 des recommandations françaises des experts-es sur « VIH & allaitement » a ouvert « la voie à de nouvelles possibilités, tout en soulignant un besoin crucial : celui d'outils pour accompagner les patients et les soignants dans ce choix ». Dans ce contexte, l’association, particulièrement engagée sur ce sujet, a développé « deux guides complémentaires, conçus pour informer, rassurer et autonomiser les personnes concernées ». Le premier document est un « guide destiné aux personnes vivant avec le VIH (PVVIH) et à leurs partenaires. » Il aborde de manière claire et accessible les critères d'éligibilité (charge virale indétectable, observance stricte du traitement), les bénéfices et les risques de l'allaitement. Il inclut également des conseils pratiques et met en avant l'importance des ressources multimédias (vidéos, podcasts, témoignages) et du soutien par les pairs. « L'objectif est de permettre aux personnes de prendre une décision éclairée, en toute confiance », explique le Comité des Familles. Le second document est un « guide pour les professionnels de santé ». Il prend la forme d’un condensé des "10 points essentiels" pour un accompagnement efficace. « Plus synthétique, il couvre le parcours de soins complet, de la planification pré-conceptionnelle au suivi post-natal, et propose des clés pour une prise en charge harmonisée et sécurisée », explique l’ONG.
Les deux documents sont téléchargeables en versions numériques sur le site de l’association. Il suffit juste de cliquer sur la couverture du guide dont vous avez besoin.

